Por primera vez un ser humano recibe el corazón de un cerdo
By Santa Cruz al Momento on 12 enero, 2022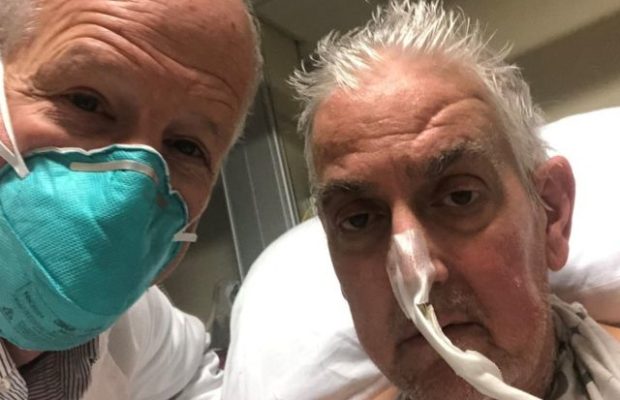
A 55 años de que el cirujano sudafricano Christiaan Barnard se transformara en el primero en realizar un trasplante de corazón, especialistas del Centro Médico de la Universidad de Maryland lograron una proeza que marca otro hito en la medicina: implantaron el corazón de un cerdo modificado genéticamente en el tórax de un hombre de 57 años con una enfermedad cardíaca potencialmente mortal.
La operación llevó ocho horas y se realizó el viernes en Baltimore, Estados Unidos. [El corazón] “Crea el pulso, crea la presión –dijo Bartley Griffith, director del programa de trasplante cardíaco del centro médico que realizó la operación a The New York Times–. Está funcionando y parece normal. Estamos emocionados, pero no sabemos qué nos deparará el futuro. Esto no se hizo nunca antes”.
“La técnica quirúrgica, tanto del trasplante cardíaco como renal, se conoce muy bien –explica Adrián Abalovich, director del Capítulo Argentino de Xenotrasplantes–. La hazaña fueron las investigaciones que se vienen haciendo desde hace muchos años y que llevaron a que haya un cerdo con 10 modificaciones genéticas. Lo segundo que asombra es que se haya acelerado tanto la aprobación de la FDA. La persona que se encarga de xenotrasplantes en esa entidad, Judith Arcidiácono, me dijo hace unos años que iban a aprobar las modificaciones una a una y esperaban que fuese un proceso lento, pero no querían que se utilizaran cerdos con más cambios que los estrictamente necesarios. Eso es entendible desde lo regulatorio, no desde el punto de vista del paciente, que necesita celeridad. Sin embargo, se presentó este caso como una emergencia y la FDA lo autorizó con 10 modificaciones genéticas, no con las tres con las que se hizo en primates”.
El xenotrasplante [entre distintas especies] de corazón se produce después de dos pruebas de concepto realizadas en los últimos meses (la primera, el 22 de noviembre y la segunda, el 13 de diciembre de 2021) en el Centro de Salud Langone de la Universidad de Nueva York. Ambos procedimientos consistieron en conectar riñones de cerdos modificados a pacientes con muerte cerebral que habían sido mantenidos con signos vitales para la prueba con autorización de sus familias. El órgano no solo no fue rechazado, sino que funcionó con normalidad durante más de dos días. Los investigadores vienen buscando incubar órganos para humanos en cerdos desde hace casi dos décadas; entre otras cosas, porque corazones, pulmones e hígados así generados ofrecerían décadas de vida saludable a millones de personas. En la Argentina, una de cada ocho personas padece algún grado de enfermedad renal crónica (en total, alrededor de cinco millones) y unos 30.000 se encuentran en diálisis. Según los últimos datos del Incucai, 6969 argentinos esperan un trasplante de órganos y 4962 de ellos, un riñón.
Aunque los especialistas estiman que esto marca un antes y un después, todavía habrá que superar numerosos obstáculos antes de que la técnica pueda aplicarse en forma rutinaria.
Según informa The New York Times, el paciente decidió apostar por el tratamiento experimental porque había agotado todos las alternativas disponibles y estaba demasiado enfermo para recibir un órgano de donante humano. Aunque la evolución hasta ahora es favorable, todavía está conectado a la máquina de circulación extracorpórea que lo mantenía con vida antes de la operación.
El nuevo corazón está funcionando y ya está haciendo la mayor parte del trabajo, mientras el paciente está siendo monitoreado en busca de señales de rechazo, pero las primeras 48 horas, que son críticas, transcurrieron sin incidentes. También se controla la aparición de infecciones porcinas, aunque el riesgo se considera bajo.
“Era morir o hacer este trasplante –dijo el hombre, llamado David Bennett, antes de la cirugía, según funcionarios del Centro Médico de la Universidad de Maryland–. Quiero vivir. Sé que es un tiro en la oscuridad, pero es mi última opción”.
El xenotrasplante, el proceso de injertar o trasplantar órganos o tejidos de animales a humanos, tiene una larga historia. Los esfuerzos para utilizar la sangre y la piel de los animales se remontan a cientos de años.
En la década de 1960, se trasplantaron riñones de chimpancé a pacientes humanos, pero la vida máxima de un receptor fue de nueve meses, escribe Roni Caryn Rabin en el diario norteamericano. En 1983, se trasplantó un corazón de babuino a un bebé conocido como Baby Fae, que murió 20 días después.
Dos tecnologías más nuevas, la edición de genes y la clonación, permitieron producir órganos de cerdo alterados genéticamente que provocan menos reacciones de rechazo al ser implantados en seres humanos.
El corazón trasplantado a Bennett provino de un cerdo genéticamente alterado proporcionado por Revivicor, una compañía norteamericana de medicina regenerativa. El cerdo tenía 10 modificaciones genéticas. Se anularon o desactivaron cuatro genes, incluido uno que codifica una molécula que provoca una agresiva reacción de rechazo. También se inactivó un gen de crecimiento para evitar que el corazón del cerdo siguiera creciendo después de implantarlo. Además, se le insertaron seis genes humanos.
Cuando los cirujanos terminaron de conectarlo “el corazón se disparó y comenzó a contraerse”, relataron los cirujanos asombrados.
En nuestro país, un nutrido grupo de investigadores está trabajando en proyectos en este tema que avanzan a buen ritmo. Desde los ministerios de Ciencia, de Agricultura, Ganadería y Pesca, y de Salud, se está desarrollando una plataforma que intenta elaborar una regulación y se está investigando en modificación genética de cerdos. En un año y medio o dos se podría contar con los primeros aptos para encarar este tipo de operaciones.
El cerdo se considera un animal ideal para este fin, porque es fácil de criar en ambientes libres de gérmenes patógenos, a los seis meses alcanza la madurez y tiene de 10 a 13 crías.
Desde que en 2015 apareció la tecnología de edición genética Crispr-Cas 9 es posible modificar genéticamente seres vivos en forma muy económica y rápida, y hoy por hoy, en el trasplante de cerdo a primate prácticamente no hay rechazo; se lograron sobrevidas de más de un año y medio. De hecho, investigadores alemanes estaban planeando solicitar autorización en la Unión Europea para realizar el primer trasplante de corazón de cerdo a humano. Los cirujanos de Baltimore les ganaron de mano.
“Esto es mucho más que un paper, es impresionante –exclama el biotecnólogo Adrián Mutto, director del Laboratorio de Biotecnologías Aplicadas a la Reproducción y Mejoramiento Genético Animal de la Universidad Nacional de San Martín–. Si bien es difícil generar una línea celular o un embrión que tenga todas las modificaciones deseadas, hoy por hoy, con el sistema de edición genética Crispr, existen equipos que alcanzan una eficiencia del 70%. Se hace más fácil que en mis épocas de doctorado”.
Según el científico, esta intervención muestra que los xenotrasplantes dejaron de ser una posibilidad teórica y se están convirtiendo en realidad. Mutto y su equipo están trabajando en cerdos de siete modificaciones genéticas, libres de retrovirus endógenos, y de grupo y factor 0 negativo. “Estamos empezando a producir embriones. Tenemos que hacer muchas pruebas, pero venimos bien –se entusiasma–. Esto puede llegar a salvar muchísimas vidas. Siendo pesimistas, en dos años vamos a tener los primeros”.
Para Abalovich, esto abre todo un nuevo camino de oportunidades en el que estos procedimientos se harán más frecuentes. “No solo yo soy optimista, sino también la gente que sabe mucho más –afirma–. David Cooper, una autoridad mundial en el tema, comentó hace tres o cuatro años que ya tenían el cerdo que no genera rechazo. Y los médicos que realizaron la operación me dijeron ayer a la noche que el paciente por ahora está muy bien”.
El 3 de diciembre de 1967, periódicos de todo el mundo dieron a conocer que Barnard había realizado el primer trasplante de corazón en una persona. La donante fue Dénise Darvall, una joven oficinista de 25 años que falleció al ser atropellada junto a su madre, y el receptor, Louis Washkansky, un comerciante de 56 años que había sido desahuciado por una cardiopatía irreversible y por una diabetes aguda. En la operación, que duró nueve horas, intervinieron 20 cirujanos. Dieciocho días después, el paciente falleció por una neumonía. Pero el receptor del segundo trasplante, Clive Haupt, vivió 563 días, casi un año y medio. Se había iniciado una nueva era en la medicina.
Nora Bär – El Destape
You may also like...
- El tiempo - Tutiempo.net
-
-
 Santa Cruz al Momento | 21 febrero, 2025
Santa Cruz al Momento | 21 febrero, 2025
Colonia Municipal: Adultos Mayores bailaron al ritmo de la murga
-
 Santa Cruz al Momento | 21 febrero, 2025
Santa Cruz al Momento | 21 febrero, 2025
-
 Santa Cruz al Momento | 21 febrero, 2025
Santa Cruz al Momento | 21 febrero, 2025
Los senadores santacruceños votaron por la comisión investigadora
-









0 comments